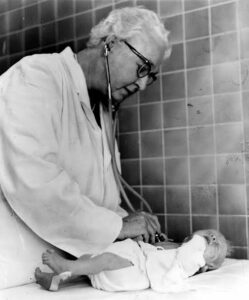
Mildred Stahlman: La médica que reescribió el destino de los bebés prematuros

Nacer antes de tiempo solía ser una sentencia casi ineludible. Hasta mediados del siglo XX, la medicina se enfrentaba a un muro infranqueable cuando los pulmones de un recién nacido simplemente no estaban listos para el oxígeno del mundo exterior. No había unidades especializadas, ni ventiladores calibrados para cuerpos tan diminutos, ni monitores capaces de registrar el hilo de vida de un prematuro.
En ese escenario de impotencia clínica, el síndrome de dificultad respiratoria neonatal dictaba el final de miles de historias a las pocas horas de su inicio. El protocolo no escrito de la época era ofrecer consuelo, porque la ciencia aún no tenía herramientas para ofrecer supervivencia.
Fue necesario que alguien se negara a aceptar esa pérdida constante como la norma médica. Desde los pasillos de la Universidad de Vanderbilt, la doctora Mildred Stahlman no solo adaptó la primera tecnología capaz de mantener respirando a un bebé prematuro, sino que construyó desde cero un ecosistema de cuidados que transformó la fragilidad extrema en una oportunidad real de futuro.
La batalla contra la enfermedad de la membrana hialina
El camino de Stahlman no comenzó con grandes certezas, sino con la voluntad de mirar de frente un problema que la mayoría consideraba intratable. Nacida en Nashville, obtuvo su título de medicina en Vanderbilt en 1946. Tras formarse intensamente en pediatría y cardiología, enfocó su carrera en la enfermedad de la membrana hialina, hoy conocida como síndrome de dificultad respiratoria.
En 1954, apoyada por una beca de los Institutos Nacionales de Salud (NIH), comenzó a investigar cómo sostener la respiración mecánica en pacientes cuyo sistema respiratorio colapsaba por inmadurez. Su enfoque se alejaba de la investigación teórica aislada: ella quería soluciones a pie de cama. Para lograrlo, instaló un laboratorio justo al lado de la sala de recién nacidos y comenzó a trabajar en un prototipo audaz. Su idea era tomar los respiradores de presión negativa que habían salvado a los pacientes adultos durante las epidemias de polio, y rediseñarlos a una escala minúscula.
La teoría estaba sobre la mesa, pero en medicina, el paso del laboratorio a la vida real requiere un momento de riesgo absoluto. Ese momento llegó en el otoño de 1961.
Octubre de 1961: Una apuesta inédita contra el reloj

Martha Lott nació prematuramente con una insuficiencia respiratoria severa. Según los estándares de cualquier hospital de la época, su pronóstico era fatal. Sin embargo, Stahlman tomó una decisión que marcaría un antes y un después en la historia clínica mundial: conectó a la pequeña al respirador experimental.
No se trató solo de encender una máquina. El equipo de Stahlman sometió a la niña a un escrutinio médico sin precedentes, monitorizando constantemente sus signos vitales y realizando mediciones continuas de gases en sangre, una práctica pionera para la época. Era una vigilancia intensiva e ininterrumpida que buscaba darle a los pulmones de la bebé el tiempo exacto que necesitaban para madurar.
Tras varios días de soporte mecánico continuo, ocurrió lo que la literatura médica consideraba imposible: Martha comenzó a respirar por sí misma. Los registros de Vanderbilt documentan este caso como la primera vez en la historia en que se lograba salvar a un bebé prematuro desahuciado mediante terapia respiratoria asistida.
La invención de los cuidados intensivos neonatales (UCIN)

Salvar a una paciente demostró que era posible; el siguiente paso de Stahlman fue garantizar que no fuera un golpe de suerte irrepetible. A partir del éxito con Martha Lott, impulsó la creación de la primera Unidad de Cuidados Intensivos Neonatales (UCIN) moderna en Estados Unidos, instaurando la terapia respiratoria como un estándar de atención.
Expandiendo la red de supervivencia
Su visión clínica entendió rápidamente que tener la mejor tecnología en un solo edificio no era suficiente si los bebés morían en hospitales rurales antes de poder llegar a Vanderbilt. Por ello, en 1973 lideró la regionalización del cuidado neonatal en Tennessee y fue pionera en el desarrollo de los sistemas de transporte intensivo. Gracias a las incubadoras móviles terrestres y aéreas, el nivel de atención de una UCIN podía viajar hasta donde el paciente lo necesitara.
Además, Stahlman garantizó el futuro de la especialidad al crear uno de los primeros programas de residencia y formación en neonatología, educando a más de 80 especialistas de 20 países distintos. Su conocimiento se ramificó, llevando las técnicas de supervivencia a hospitales de todo el mundo.
El círculo perfecto de la vocación médica
A veces, la historia médica guarda simetrías profundamente humanas. Martha Lott, aquella niña que inauguró la era de la ventilación neonatal en 1961, superó su prematuridad y creció sana. Años más tarde, decidió estudiar enfermería y regresó a trabajar a la misma unidad neonatal de Vanderbilt donde Mildred Stahlman le había salvado la vida.
Ver a la primera superviviente de la ventilación asistida convertida en una profesional que cuidaba de la nueva generación de prematuros es, quizás, la imagen que mejor define el impacto real del trabajo de Stahlman. Su invención dejó de ser solo una máquina para convertirse en un ciclo continuo de cuidado humano.
El tiempo que nos regaló Mildred Stahlman

Mildred Stahlman falleció el 29 de junio de 2024, habiendo superado el siglo de vida. Los reconocimientos oficiales destacaron sus incontables premios y su estatus como fundadora de la neonatología moderna.
Pero el tamaño exacto de su huella no se mide en placas conmemorativas. Se mide en el sonido rítmico de los ventiladores en cada hospital del mundo. Se encuentra en las luces de las incubadoras que operan de madrugada, en las ambulancias neonatales que cruzan las ciudades y, sobre todo, en las millones de familias que han podido llevarse a casa a un hijo que nació demasiado pronto. Stahlman desafió el mayor límite de la naturaleza humana y le dio a la medicina la capacidad de regalar algo invaluable: tiempo. El tiempo necesario para que un comienzo frágil se convierta en una vida completa.
Fuentes y Referencias
- Vanderbilt University Medical Center (VUMC) News: “Vanderbilt mourns the loss of neonatal medicine pioneer Mildred Stahlman” (1 de julio de 2024). Es el obituario y comunicado oficial de la institución que detalla la invención de la terapia respiratoria neonatal, la historia de la paciente Martha Humphreys (Lott) y el fallecimiento de la doctora a los 101 años.
- The New York Times: “Dr. Mildred Thornton Stahlman, Pioneer in Neonatal Care, Dies at 101” (2 de julio de 2024). Documenta el impacto internacional de su modelo de Unidad de Cuidados Intensivos Neonatales (UCIN).
- Enciclopedia Britannica: “Mildred T. Stahlman”. Entrada biográfica que recopila su trabajo con la enfermedad de la membrana hialina, las becas del NIH en 1954 y la regionalización de los cuidados intensivos en Tennessee a partir de 1973.
- The Journal of Pediatrics / American Academy of Pediatrics: Archivos históricos sobre sus publicaciones iniciales (aprox. 1970) detallando el uso de ventilación asistida con presión negativa en infantes prematuros.